Щороку тисячі українців дізнаються про діагноз, який лунає як вирок, — рак крові. Але для багатьох із них шанс одужання існує — і він залежить не лише від лікарів, а й від небайдужості кожного з нас. Про те, як це працює, ми поговорили з Українським реєстром донорів кісткового мозку (UBMDR).
Читайте також: Штучний інтелект у гуманітарній сфері. Як технології допомагають людям
Що таке рак крові?
Рак крові — це узагальнена назва для групи злоякісних захворювань, що вражають систему кровотворення та лімфатичну систему. Найпоширеніші форми — лейкемія, лімфома та множинна мієлома. Усі вони виникають через те, що кровотворні клітини починають розмножуватись неконтрольовано й витісняють здорові клітини, яких потребує організм.
«Це захворювання часто виникає без видимої причини. Але відомо, що до факторів ризику належать як генетичні порушення, так і зовнішній вплив — хімічні речовини, іонізуюче випромінювання, деякі віруси», — пояснює лікарка-гематологиня та консультантка UBMDR Марія Мазур.

Які симптоми можуть свідчити про рак крові?
Онкогематологічні хвороби — підступні. У більшості пацієнтів на початковому етапі рак крові не проявляється нічим, що змусило б одразу звернутись до гематолога. Симптоми легко сплутати з вірусною інфекцією або банальним перевтомленням.
Найпоширеніші симптоми:
- підвищена втомлюваність, блідість;
- тривала субфебрильна температура (до 38 °C);
- незрозуміла анемія;
- часті інфекції;
- кровоточивість;
- біль у кістках або суглобах;
- збільшення лімфовузлів.
«Коли такі симптоми тривають понад 2–3 тижні, не варто зупинятись лише на загальному аналізі крові. У таких випадках важливо динамічно спостерігати за пацієнтом. Це дає змогу вчасно виявити серйозну патологію», — підкреслює Марія Мазур.
Як лікують рак крові?
Основою терапії є поліхіміотерапія — курсова комбінація кількох препаратів, яка знищує злоякісні клітини. Залежно від типу лейкемії чи лімфоми, можуть додаватися таргетні препарати (які діють на конкретні мутації), імунотерапія або навіть CAR-T терапія — новітній метод, коли власні імунні клітини пацієнта «навчають» знищувати рак.

Паралельно пацієнт отримує підтримувальне лікування: переливання крові та її компонентів, антибіотики, гормональні та протигрибкові препарати.
Але є випадки, коли навіть найефективніша хіміотерапія не дає очікуваного результату. У таких ситуаціях медики переходять до трансплантації кісткового мозку.
Коли потрібна трансплантація кісткового мозку?
Трансплантація кісткового мозку (ТКМ) — це не експериментальний метод, а визнаний і перевірений стандарт лікування. Його застосовують у разі рецидиву, резистентності до хіміотерапії або у високоризикових пацієнтів.
«ТКМ — це спосіб повністю “перезапустити” кровотворну систему. Ми вводимо пацієнту здорові стовбурові клітини, які відновлюють кістковий мозок і починають виробляти здорові клітини крові», — каже Марія Мазур.
Ці клітини можуть бути власні (аутологічна трансплантація) або взяті від донора (алогенна трансплантація). Саме останній варіант найчастіше використовується при лейкеміях.
Де знайти донора?
Найнадійніший варіант — рідний брат або сестра. Але шанс генетичної сумісності навіть між ними — лише 25 %. У решті випадків пацієнт покладається на незнайому людину, яка зареєструвалась у реєстрі донорів кісткового мозку.
«Станом на травень 2025 року в Українському реєстрі донорів кісткового мозку — понад 16 тисяч людей. Але щоб ефективно покривати потреби країни, потрібно хоча б мільйон», — говорить Наталія Ковган, менеджерка з комунікацій Українського реєстру донорів кісткового мозку (UBMDR).

Бути донором — просто і безпечно
Щоб долучитись до реєстру, потрібно:
- заповнити анкету на сайті ubmdr.org;
- отримати та надіслати назад поштою набір для забору ДНК (мазок зі щоки);
- бути готовим, що одного дня вам можуть подзвонити — і ви станете для когось єдиним шансом на одужання.
Після цього ваша ДНК відправляється на аналіз до лабораторії в Німеччині, за яким і визначатиметься ваша сумісність з пацієнтом, що потребує трансплантації кісткового мозку.
Вартість одного ДНК-тесту — 35 €. Для людей віком 18–35 років цю суму ми покриваємо завдяки благодійним внескам. Якщо вам понад 35 — просимо оплатити тест самостійно.
Хто може бути донором кісткового мозку?
Потенційним донором може бути будь-яка здорова людина у віці від 18 до 58 років, вагою понад 40 кг.
Якщо ви є донором крові або її компонентів, скоріше за все ви можете бути і донором гемопоетичних стовбурових клітин.
А серед протипоказів — серйозні хронічні та автоімунні захворювання, цукровий діабет, онкологія в анамнезі, хвороби серця та нирок, гепатит B та C, ВІЛ. Повний перелік протипоказів шукайте на сайті UBMDR.
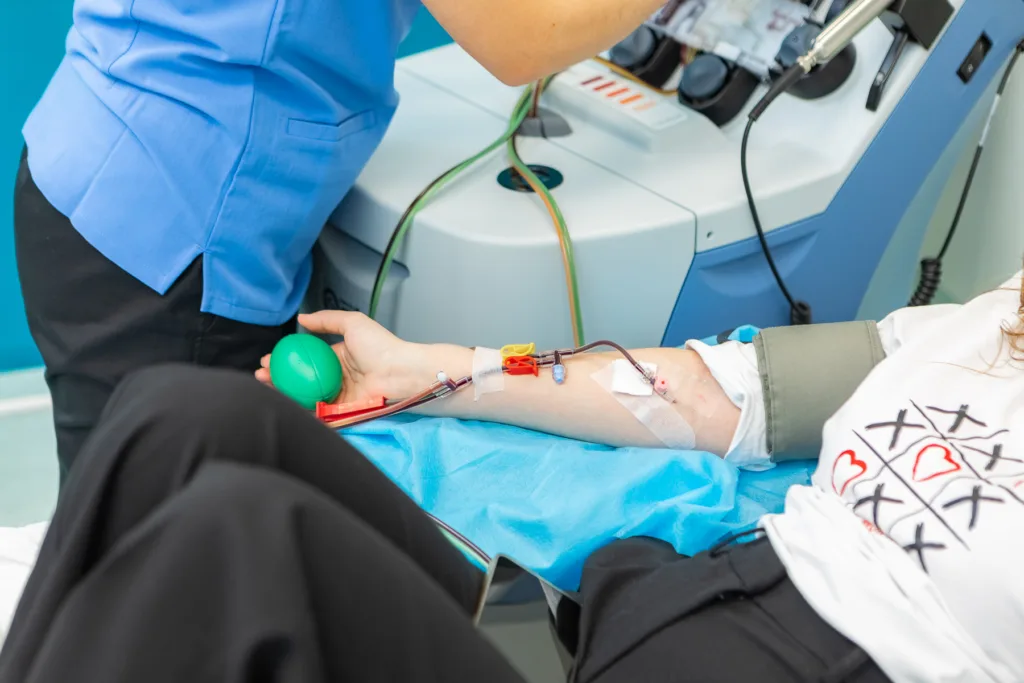
Як відбувається забір кісткового мозку?
Існує 2 способи забору гемопоетичних стовбурових клітин:
- з периферичної крові — найпоширеніший (понад 80 % випадків). Донору за 5 днів до донації вводять препарат, що стимулює вихід гемопоетичних стовбурових клітин у кров. Потім ці клітини збирають за допомогою сепаратора, як при плазмадачі. Така донація триває від 3 до 5 годин;
- з кісткового мозку — менш поширений метод, коли клітини беруть під наркозом із тазової кістки. Процедура триває близько 1 години.
Обидві процедури є безпечними та безболісними і проводяться в умовах НДСЛ «Охматдит». Побічні ефекти мінімальні — можлива втома, біль у м’язах або спині під час стимуляції, які минають за кілька днів. Донор обирає спосіб донації разом із лікарем. Під час донації донор передає 1–5 % своїх кровотворних клітин, які повністю відновлюються за декілька тижнів.
Підтримати Реєстр можна фінансово:
- зробити одноразовий внесок або підписатись на регулярний донат на сайті: https://ubmdr.org/Home/DonateFunds ;
- задонатити в Monobank: https://send.monobank.ua/jar/8bbDfFQj89 ;
- підключити кешбек на благо від Monobank на користь «Реєстру донорів».
Інформаційна довідка:
Український реєстр донорів кісткового мозку UBMDR — єдиний в Україні реєстр, що займається пошуком неродинного донора кісткового мозку для пацієнтів з раком крові, імунодефіцитами та іншими важкими захворюваннями, які потребують трансплантації.
Читайте також: Як унікальний Трініті Хаб у Києві допомагає незрячим ветеранам повернутися до життя